Apixaban (Eliquis), Dabigatranetexilat (Pradaxa), Edoxaban (Lixiana/Roteas) und Rivaroxaban (Xarelto): Die Anwendung wird bei Patienten mit Antiphospholipid-Syndrom aufgrund eines möglicherweise erhöhten Risikos für rezidivierende thrombotische Ereignisse nicht empfohlen.
Apixaban (Eliquis), Dabigatranetexilat (Pradaxa), Edoxaban (Lixiana/Roteas) und Rivaroxaban (Xarelto): Die Anwendung wird bei Patienten mit Antiphospholipid-Syndrom aufgrund eines möglicherweise erhöhten Risikos für rezidivierende thrombotische Ereignisse nicht empfohlen.
Aufgrund des Rote-Hand-Briefes für Patienten mit der Einnahme von DOACs hier folgende Hinweise zur Diagnostik eines Antiphospholipid-Syndroms:
Laborkriterien:
- Nachweis von Anticardiolipin-AK
- Nachweis von Anti-Beta2-Glykoprotein-AK
- Nachweis eines Lupus Antikoagulanz
Klinische Kriterien (hauptsächlich):
- Thrombose/Lungenembolie ohne Anlass
- Rezidivierende Aborte
- Ischämische Insulte
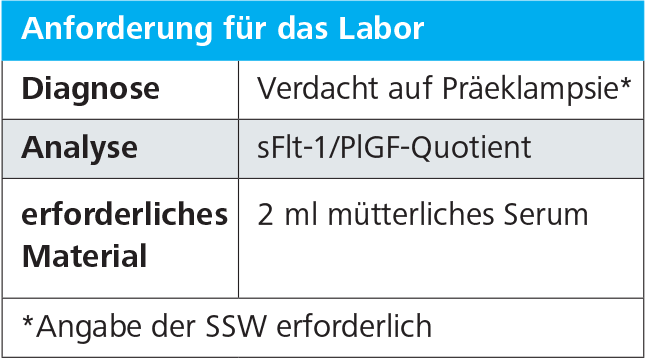
Für die Diagnostik benötigen wir:
1 Serum-Monovette und 1 Citratmonovette („Quick-Röhrchen“)
Die Proben können unzentrifugiert und ungekühlt zu uns geschickt werden, wenn die Proben innerhalb von 6 – 8 Std. im Labor Krone eintreffen. Anderenfalls sollte das Citratblut zentrifugiert werden und das Plasma gekühlt verschickt werden.
Im Befund erhalten Sie eine Interpretation, ob es sich um ein APS im Sinne des Roten-Hand-Briefes handelt.
Mehr Informationen im PDF (1.4 MB)
Für Rückfragen steht Ihnen Dr. Thomas Eller unter der Rufnummer 05222 8076-289 zur Verfügung.